As lesões dos nervos periféricos apresentam alterações funcionais tanto sensitivas quanto motoras, e se não forem adequadamente tratadas, podem provocar um déficit importante, com prejuízos na qualidade de vida dos pacientes.
As lesões nervosas periféricas se dividem em neuropraxia quando há perda da condutividade elétrica em determinado segmento da fibra nervosa, axonotmese quando há degeneração walleriana do axônio e neurotmese quando afeta todas as fibras do nervo.
A Neuropatia Periférica é um distúrbio funcional ou orgânico do sistema nervoso periférico e sua apresentação clinica pode ser classificada em: mononeuropatia, mononeuropatia múltipla, polineuropatia e polirradiculoneurítico ou polirradiculopatia, suas causas podem ser diversas, tais como: Distúrbios hereditários, tumores, doenças auto-imunes, dentre outras. Diversos fatores devem ser considerados no momento do diagnóstico e do tratamento e este deve ser feito por uma equipe multidisciplinar.
2. NEUROPATIA PERIFÉRICA
2.1 Aspectos Gerais
O Sistema Nervoso se divide em Sistema Nervoso Central e Sistema Nervoso Periférico.

O Sistema Nervoso Periférico (SNP) é a parte do sistema nervoso que se encontra fora do sistema nervoso central (SNC), é constituído pelos gânglios nervosos (aglomerados de corpos celulares de neurônios localizados fora do sistema nervoso central) e pelos nervos (feixes de fibras nervosas envoltas por uma capa de tecido conjuntivo) As fibras que constituem os nervos são em geral mielínicas com neurilema.
São três as bainhas conjuntivas que entram na constituição de um nervo: epineuro (envolve todo o nervo e emite septos para seu interior), perineuro (envolve os feixes de fibras nervosas), endoneuro (trama delicada de tecido conjuntivo frouxo que envolve cada fibra nervosa). As bainhas conjuntivas conferem grande resistência aos nervos sendo mais espessas nos nervos superficiais, pois estes são mais expostos aos traumatismos.
A função do SNP é conectar o sistema nervoso central às diversas partes do corpo humano.
Os nervos desse sistema se dividem em dois grandes grupos: os nervos cranianos (são os nervos ligados ao encéfalo, estão em número de doze pares, responsáveis pela intervenção dos órgãos do sentido, dos músculos e glândulas da cabeça, e também de alguns órgãos internos) e os nervos espinhais ou raquidianos (dispõe-se em pares ao longo da medula, um par por vértebra).
O sistema nervoso periférico pode ser dividido funcionalmente em dois grupos de nervos: SNP Somático ou Voluntário e SNP Autônomo, Involuntário ou Visceral;
SNP Somático ou Voluntário – possui ações voluntária ou dependente de nossa vontade, tem por função reagir a estímulos provenientes do ambiente externo. Ele é constituído por fibras motoras que conduzem impulsos do sistema nervoso central aos músculos esqueléticos (porém ele também possui fibras que controlam os reflexos. Exemplo, puxar o pé ao pisar em um prego é um reflexo controlado pelo SNS, mas que ocorre automaticamente antes que se tenha consciência do estimulo).
SNP Autônomo, Involuntário ou Visceral – comandam atividades involuntárias e tem por função regular o ambiente interno do corpo, controlando atividades do sistema digestivo, cardiovascular, excretor e endócrino. Ele contém fibras nervosas que conduzem impulsos do sistema nervoso central aos músculos lisos das vísceras e à musculatura do coração.
O SNP Autônomo se divide em: SNP Autônomo Simpático e SNP Autônomo Parassimpático
Eles se distinguem tanto pela estrutura quanto pela função. Enquanto os gânglios das vias parassimpáticas estão próximo ou mesmo dentro do órgão efetuador, os gânglios da via simpática localizam-se ao lado da medula espinal, distante do órgão efetuador.
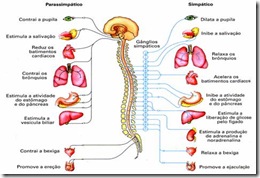
As fibras nervosas simpáticas e parassimpáticas inervam os mesmos órgãos, mas trabalham em oposição. Enquanto um dos ramos estimula determinado órgão, o outro o inibe. Essa ação antagônica mantém o funcionamento equilibrado dos órgãos internos.
O SNPA simpático, de modo geral, estimula ações que mobilizam energia, permitindo ao organismo responder a situações de estresse. Por exemplo, o SNPA simpático é responsável pela aceleração dos batimentos cardíacos, e pela ativação do metabolismo geral do corpo.
Já o SNPA parassimpático estimula principalmente atividades relaxantes, como a redução do ritmo cardíaco e da pressão sanguínea, entre outras.
É graças ao SNP que o cérebro e a medula espinhal recebem e enviam as informações permitindo-nos reagir às diferentes situações que têm origem no meio externo ou interno, porém os nervos periféricos são frequentemente traumatizados, resultando esmagamentos ou secções que trazem como conseqüência perda da sensibilidade e da motricidade no território inervado, as lesões nervosas periféricas são comuns, e não há uma fórmula facilmente disponível para o sucesso do seu tratamento, sendo que as lesões incompletas são as mais freqüentes.
3. NEUROPATIA PERIFÉRICA
Neuropatia Periférica é um distúrbio funcional ou orgânico do sistema nervoso periférico; degeneração do nervo periférico que supre as extremidades, causando perda da sensação, fraqueza muscular e atrofia.
(Dicionário de Terapia Ocupacional, 2006).
3.1 Fisiopatologia das lesões nervosas periféricas
Seddon classificou as lesões nervosas em três categorias: neuropraxia, axonotmese e neurotmese.

Neuropraxia axonotmese neurotmese
l Neuropraxia é quando há perda transitória da condutividade elétrica de determinado segmento da fibra nervosa, sem perda de continuidade e com preservação anatômica de todos os seus elementos. Geralmente resulta em perda temporária da função, que se recupera completamente após alguns dias. A sensibilidade geralmente está preservada, podendo haver apenas disestesias (sensação de alfinetadas e agulhadas que a pessoa sente quando uma de suas extremidades adormece). A estimulação nervosa em pontos proximais à lesão resulta em ausência de respostas distais. No entanto, a estimulação nervosa abaixo do local da neuropraxia não revela anormalidades. A avaliação muscular não mostra sinais de desnervação muscular.
l Na axonotmese há “degeneração walleriana” do axônio, com solução de continuidade e fragmentação distal da fibra. Se for mantida a integridade da membrana axonal e principalmente das células de Schwann. A axonotmese resulta em interrupção imediata da condução nervosa do axônio afetado.
l A neurotmese afeta todas as fibras do nervo e observa-se ausência total de respostas nos segmentos distais à lesão. O quadro se manifesta com paralisias periféricas, atrofias e degenerações musculares. A regeneração é menos bem-sucedida que um axonotmese.
A manifestação clinica nas lesões nervosas periféricas variam de acordo com o grau e o tipo da lesão, assim como dependem da área anatômica inervada pelo nervo, ou nervos afetados.
3.2 Classificação das Neuropatias Periféricas
Embora o número de etiologias das Neuropatias Periféricas (NP) seja muito grande, sua apresentação clínica é mais limitada. Desse modo, as NP podem ser classificadas de acordo com seis parâmetros principais:
1. Velocidade de instalação: aguda (menos de uma semana); subaguda (menos de um mês); crônica (mais de um mês);
2. Tipo de fibra nervosa envolvida: motora, sensitiva, autonômica ou mista;
3. Tamanho de fibra nervosa envolvida: grossa, fina ou mista;
4. Distribuição: proximal, distal, difusa;
5. Padrão: mononeuropatia, mononeuropatia múltipla, polineuropatia e polirradiculoneurítico;
6. Patologia: degeneração axonal, desmielinização segmentar e mista;
Quanto ao padrão de envolvimento do SNP, devem-se distinguir dois grupos de NP:
O primeiro grupo denominado como polineuropatias ocorre quando as doenças causam alteração da função dos nervos periféricos de modo simétrico, distal e bilateral ou polirradiculopatia ou polirradiculoneuropatia se há envolvimento de raízes espinhais ou raízes e troncos dos nervos periféricos;
Existem diversos tipos de polineuropatias:
1. Polineuropatias Axonais Sensoriais e Motoras Agudas (Neuropatias tóxicas), e Crônicas (Diabetes);
2. Polineuropatias Axonais Predominantemente Motoras Agudas (Polineuropatia axonal motora aguda), e Crônicas (Intoxicação por chumbo);
3. Polineuropatias Axonais Sensoriais Agudas (associadas à infecção por HIV) e Crônicas (Deficiência de vitamina E);
4. Polineuropatias Desmielinizantes Predominantemente Motoras Agudas (Difteria) e Motoras e Sensoriais Crônicas (Hanseníase);
A polineuropatia possui muitas causas diferentes, uma infecção, uma reação auto-imune, substâncias tóxica, um câncer, deficiências nutricionais e os distúrbios metabólicos como a deficiência de vitamina B que afeta os nervos periféricos de todo o corpo.
O segundo grupo é denominado de mononeuropatia e compreende lesão focal de um nervo periférico, ou multineuropatias que acometem múltiplos nervos, sendo às vezes chamada de Mononeuropatia Múltipla, Neuropatia Múltipla, ou melhor, ainda de Multineuropatia. É de acometimento assimétrico e irregular, afeta nervos diferentes em cada segmento do corpo e ainda às vezes os mesmos nervos, mas, em fases diferentes de evolução. Em suas fases mais avançadas, quando se apresenta como quadros crônicos confluentes, pode nos confundir, e nos fazer pensar em uma polineuropatia.
Na Mononeuropatia o traumatismo é a causa mais comum. A lesão também pode ser causada pela pressão prolongada sobre um nervo superficial em locais onde existem proeminências ósseas como o cotovelo, a compressão durante o sono profundo pode ser suficientemente prolongada para lesar um nervo – especialmente nos indivíduos que se encontram anestesiados ou bêbados, nos indivíduos idosos confinados ao leito e naqueles paralisados. Os nervos também podem ser lesados durante atividades muito intensas, ou em um acidente. Um aparelho gessado mal feito, o uso inadequado de muletas.
Certos nervos periféricos são lesados mais freqüentemente que outros por causa de sua localização mais vulnerável, como no caso do nervo mediano no punho (cujo comprometimento resulta na síndrome do túnel do carpo).
De maneira geral acomete preferencialmente e inicialmente os MMII, não sendo isto uma regra geral.
3.3 Causas Principais
As causas das neuropatias periféricas são diversas como:
uDistúrbios hereditários (doença de Charcot-Marie-Tooth);
uDistúrbios sistêmicos metabólicos (Diabetes Melito, Deficiências Alimentares, consumo habitual de Álcool);
uTumores (Câncer, Linfoma);
uQuadros infecciosos ou inflamatórios (AIDS, Hanseníase - já foi uma das principais causas de neuropatia-, Sífilis, Lupo);
uExposição a compostos tóxicos (chumbo, mercúrio);
uMedicamentos (antiinfecciosos, anticâncer, anticonvulsivos);
3.4 Sinais e Sintomas
Há uma série de sinais e sintomas que podem ser: motores, sensitivos, reflexos, autonômicos e tróficos relativamente típicos da doença do nervo periférico.
· Alteração da função motora: fraqueza muscular, hipotonia e atrofia muscular;
· Reflexos profundos: a perda dos reflexos profundo na NP é comum;
· Alteração da Sensibilidade: tátil, térmica, dolorosa, vibratória todas são comprometidas, há parestesias freqüentes, hiperestesias, hiperpatia;
· Ataxia sensitiva e tremor podem estar presentes principalmente nos membros superiores;
· Alterações Tróficas e Deformidades: atrofia por denervação, deformidades de pés, mãos e coluna;
· Alterações autonômicas: anidrose (doença da pele em que há redução ou ausência da secreção do suor) e hipoextensão ostática são as manifestações mais freqüentes;
Outras alterações são: impotência sexual, dilatação do cólon e do esôfago, falta de lagrimas e saliva, perda de movimento parcial ou total, falta parcial ou total no controle dos movimentos, perda de sensibilidade, dificuldade de respiração, úlceras de pele, baixa auto-estima, difícil cicatrização, outras deformidades.
Os sintomas variam de acordo com o grau de acometimento de cada neuropatia
3.5 Diagnóstico
O exame físico e exames especiais como a eletromiografia (exame que consiste na captação e registro da atividade elétrica dos músculos em repouso através de um sistema que amplia muitas vezes os potenciais provenientes das fibras musculares e de grande importância para diferenciar uma neuropatia de uma miopatia – afecções musculares), exames hematológicos e bioquímicos, estudo do líquido cefalorraqueano (LCR), biópsia do nervo sural, sendo que sua causa deve ser investigada, se for um distúrbio metabólico e não uma lesão física o exame de sangue pode revelar o problema subjacente, exames de urina pode revelar uma intoxicação por metais pesados.
Segundo dados de literatura, dos casos diagnosticados de neuropatia, cerca de 25 % em média, ainda permanecem sem diagnóstico etiológico, a despeito de toda propedêutica, mesmo nos centros mais sofisticados.
3.6 Tratamento
O tratamento pode ser a cura do distúrbio (se possível) ou proporcionar uma maior independência e capacidade de cuidar de si mesmo ensinando o paciente a fazer a inspeção com espelho em caso de perda da sensibilidade, por exemplo, assim como também pode ser o controle dos sintomas.
Os exercícios podem ser utilizados para aumentar a força e o controle muscular. O uso de bengalas, muletas, cadeiras de rodas, aparelhos ortopédicos e talas podem melhorar a mobilidade, a capacidade para utilizar uma extremidade afetada, ou impedir deformidades.
Nem a neuropraxia nem a axonotmese requer intervenção cirúrgica, a menos que haja necessidade de aliviar a pressão no nervo. Uma neurotmese precisa ser suturada se houver alguma chance de recuperação.
O tratamento é multidisciplinar, incluindo a intervenção de fisioterapeutas, psicólogos, nutricionistas e terapeutas ocupacionais, entre outros.
3.8 Objetivos básicos do tratamento:
u Prevenir ou reduzir edema
O paciente deve aprender como posicionar o membro, particularmente em repouso, e receber aconselhamento geral sobre a prevenção do edema. Pode haver problemas se houver outras lesões associadas que impeçam o posicionamento adequado e o movimento.
O movimento é muito importante por causa da ação do bombeamento dos músculos sobre os vasos e o movimento ativo das articulações, que estira e comprime os vasos, mantendo assim uma circulação adequada. Se isso não for possível, os movimentos passivos ajudam a manter a circulação. A massagem pode ser feita para reduzir o edema, idealmente, com o membro na posição elevada.
u Manter a circulação na área afetada
Uma desaceleração na circulação reduz o suprimento efetivo de nutrição para os tecidos e a remoção dos produtos de detritos. Os movimentos ativos são o melhor meio de prevenir essa desaceleração, mas os movimentos passivos e a massagem ajudam se houver paralisia.
u Prevenir contraturas
É essencial prevenir o desenvolvimento de qualquer contratura que poderia impedir a recuperação. Os movimentos passivos devem ser realizados para manter a variação total de movimentos articulares e para manter o comprimento total dos músculos. Os movimentos passivos devem ser realizados diariamente, pois a rigidez pode se desenvolver muito rapidamente.
u Manter atividade e a força dos músculos não afetados
O paciente deve ser encorajado a usar os músculos não afetados do membro. Se isso não for possível por causa da paralisia, o terapeuta deve ser capaz de facilitar o movimento apoiando o membro ou a tala funcional, permitindo que os movimentos ocorram. A falta de controle muscular aumenta o risco de quedas ou outras lesões.
u Manter a função
O paciente deve ser encorajado a usar o membro o máximo possível. O uso de talas bem desenhadas e bem aplicadas (talas funcionais) pode permitir certa atividade funcional.
u Estágio de recuperação
Em um nervo misto, o programa de recuperação inclui a reeducação motora e sensorial. Dependendo do nervo e da extensão da perda motora e sensorial, a reeducação pode ser igualmente importante, especialmente no caso da mão.
u Reeducação muscular
Durante a realização de movimentos passivos antes que a recuperação ocorra, é bom que o paciente pense sobre o movimento desde que ele não cause muita ansiedade.
4. CONCLUSÃO
Ao final deste trabalho pudemos constatar que a neuropatia periférica é uma doença de causas múltiplas sendo algumas vezes difícil chegarem a um diagnóstico preciso.
Ela poderá ser tratada com sucesso dependendo do estágio em que sua causa foi identificada e do momento em foi iniciado o tratamento, assim como o grau de lesão ao se iniciar esse tratamento, limitando - se a alguns danos
O tratamento das Neuropatias Periféricas é multidisciplinar, devendo ter o Terapeuta Ocupacional como membro efetivo desta equipe.
Crédito
Eliania Queiroz
Terapeuta Ocupacional
http://tocupacional.wordpress.
Nenhum comentário:
Postar um comentário